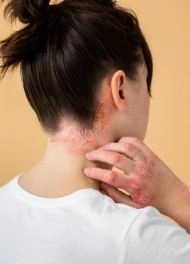
مرض النسيج الضام المختلط أسبابه وأعراضه وطرق العلاج الفعالة
تاريخ النشر: 2025-08-02
مرض النسيج الضام المختلط (Mixed Connective Tissue Disease) هو أحد أمراض المناعة الذاتية النادرة والمعقدة، حيث يجمع بين أعراض عدة أمراض روماتيزمية مثل الذئبة الحمراء، تصلب الجلد، والتهاب العضلات. يعاني المصابون به من أعراض مزمنة ومتنوعة، قد تؤثر على المفاصل، الجلد، العضلات، والرئتين، ما يجعله تحديًا طبيًا حقيقيًا في التشخيص والعلاج.في دليلى ميديكال هذا المقال، نوضح لك أسباب مرض النسيج الضام المختلط، أهم الأعراض والعلامات التحذيرية، وأحدث طرق العلاج المستخدمة للسيطرة على المرض وتحسين جودة الحياة. تابع القراءة لتفهم كل ما تحتاج معرفته عن هذا المرض المعقد وكيفية التعايش معه بشكل أفضل.
ما هو مرض النسيج الضام المختلط؟
مرض النسيج الضام المختلط (MCTD) هو اضطراب مناعي ذاتي نادر، يتميز بوجود أجسام مضادة محددة في الدم، خاصةً الأجسام المضادة لبروتين U1-RNP. تظهر فيه أعراض متداخلة من عدة أمراض مناعية مثل الذئبة الحمراء، التصلب الجلدي، والتهاب العضلات.
هل مرض MCTD خطير؟
نعم، يمكن أن يكون خطيرًا إذا لم يُشخّص أو يُعالج في وقت مبكر، خاصةً إذا أثّر على القلب، الرئتين أو الكلى.
لكن مع العلاج المناسب، يمكن السيطرة على الأعراض وتقليل المضاعفات بشكل فعال.
هل مرض MCTD معدٍ؟
❌ لا، مرض النسيج الضام المختلط غير معدٍ إطلاقًا.
فهو ليس عدوى فيروسية أو بكتيرية، بل هو ناتج عن اضطراب في المناعة الذاتية.
هل النساء أكثر عرضة للإصابة بـMCTD؟
✅ نعم، تصاب النساء بهذا المرض أكثر من الرجال بنسبة تصل إلى 9:1، خاصة بين سن 20 إلى 40 عامًا.
هل يمكن الحمل مع وجود MCTD؟
✅ نعم، يمكن للمرأة المصابة بـMCTD أن تحمل، لكن من المهم:
-
التخطيط المسبق للحمل
-
المتابعة المستمرة مع طبيب مختص
-
تعديل الأدوية المسموح بها أثناء الحمل
وذلك لحماية الأم والجنين من أي مضاعفات.
أنواع مرض النسيج الضام المختلط (MCTD) حسب النمط الإكلينيكي
رغم أن مرض النسيج الضام المختلط لا يُصنّف رسميًا إلى أنواع محددة، إلا أن الأطباء يلاحظون أن المرض قد يظهر بأعراض تغلب عليها خصائص أحد أمراض المناعة الذاتية المعروفة. ومن هنا جاءت فكرة التصنيف حسب النمط الإكلينيكي السائد لدى المريض.
1️⃣ MCTD ذو الطابع الذئبي (Lupus-like MCTD)
يظهر بأعراض مشابهة لمرض الذئبة الحمراء الجهازية (SLE)، مثل:
-
طفح جلدي (خاصةً على الوجه)
-
آلام وتيبس في المفاصل
-
تقرّحات في الفم
-
إرهاق مزمن
2️⃣ MCTD ذو الطابع التصلبي (Scleroderma-like MCTD)
يتشابه مع مرض التصلب الجهازي، ويغلب عليه:
-
تصلب الجلد
-
تورم الأصابع
-
ظاهرة رينو (تغير لون الأصابع عند التعرض للبرد)
-
صعوبة في بلع الطعام بسبب مشاكل في المريء
3️⃣ MCTD العضلي (Polymyositis-like MCTD)
يتميز بأعراض مقاربة لالتهاب العضلات المتعدد، منها:
-
ضعف في عضلات الكتف والحوض
-
صعوبة في صعود السلالم أو رفع الذراع
-
ارتفاع في إنزيمات العضلات
4️⃣ MCTD المفصلي (Rheumatoid-like MCTD)
يشبه مرض الروماتويد المفصلي (RA)، وتشمل الأعراض:
-
تيبس وألم في المفاصل
-
تورم مستمر
-
تشوهات في أصابع اليدين بمرور الوقت
5️⃣ MCTD القلبي أو الرئوي (Organ-dominant MCTD)
تُركّز الأعراض في هذا النمط على الأعضاء الحيوية، مثل:
-
الرئتين: تليف رئوي، أو ارتفاع ضغط الشريان الرئوي
-
القلب: التهاب التامور أو التهاب عضلة القلب
تنبيه هام:
هذه الأنواع ليست تصنيفًا رسميًا، لكنها تُستخدم طبيًا للتعبير عن تنوع الأعراض من مريض لآخر.
وقد يتغير النمط الإكلينيكي بمرور الوقت، مما يستلزم مراقبة دورية وتشخيص دقيق.
✅ أسباب مرض النسيج الضام المختلط (MCTD)
حتى الآن، لا يوجد سبب معروف واحد للإصابة بـMCTD، لكن الدراسات ترجّح أنه ناتج عن خلل في الجهاز المناعي يجعل الجسم يهاجم أنسجته السليمة. وتتعدد العوامل التي قد تلعب دورًا في ظهوره، وتشمل:
1️⃣ الاستعداد الوراثي
-
وجود تاريخ عائلي للإصابة بأمراض مناعة ذاتية يرفع خطر الإصابة.
-
بعض الجينات، مثل HLA-DR4، ترتبط بزيادة احتمالية ظهور المرض.
2️⃣ اضطراب الجهاز المناعي
-
يقوم الجهاز المناعي بإنتاج أجسام مضادة شاذة (مثل Anti-U1 RNP) تهاجم أنسجة الجسم.
-
هذا يؤدي إلى التهابات مزمنة في المفاصل والعضلات والجلد وحتى الأعضاء الداخلية.
3️⃣ العوامل البيئية
-
العدوى الفيروسية أو البكتيرية قد تُحفز ظهور المرض لدى الأشخاص المعرّضين وراثيًا.
-
العوامل الكيميائية أو السمية في البيئة قد تكون محفزات، رغم أن الدلائل ما زالت غير حاسمة.
4️⃣ العوامل الهرمونية
-
نسبة إصابة النساء أعلى بكثير (نحو 9 نساء مقابل رجل واحد)، مما يشير إلى دور محتمل لهرمونات مثل الإستروجين في تحفيز المرض.
5️⃣ التوتر والضغوط النفسية
-
التوتر المزمن والصدمات النفسية قد تساهم في بدء أو تفاقم أمراض المناعة الذاتية، بما في ذلك MCTD.
✅ الأعراض الشائعة لمرض النسيج الضام المختلط (MCTD)
تُعد أعراض مرض النسيج الضام المختلط متنوعة ومعقدة، لأنها تمثل مزيجًا من أعراض أمراض مناعية ذاتية متعددة، مثل الذئبة الحمراء والتصلب الجهازي والتهاب العضلات والروماتويد المفصلي.
وقد تظهر الأعراض تدريجيًا أو بشكل مفاجئ، وتختلف شدتها من شخص لآخر.
إليك أبرز 10 أعراض شائعة لهذا المرض:
1. ظاهرة رينو (Raynaud’s Phenomenon)
-
تُعد من أولى العلامات التي قد تظهر لدى المصاب.
-
تتغير ألوان أصابع اليدين أو القدمين (أبيض، أزرق، ثم أحمر) عند التعرض للبرد أو الضغط النفسي.
-
تنتج عن تقلص مؤقت في الأوعية الدموية الصغيرة.
2. ألم وتيبّس المفاصل
-
يشبه التهاب المفاصل الروماتويدي في الأعراض.
-
يصيب عادةً مفاصل اليدين والمعصمين.
-
قد يؤدي إلى تورم المفاصل أو تشوهها بمرور الوقت.
3. ضعف العضلات (Myositis)
-
يؤثر بشكل خاص على عضلات الكتف والفخذ.
-
يعاني المريض من صعوبة في صعود السلالم أو رفع الذراعين.
-
قد يرافقه ألم أو تصلب في العضلات.
4. طفح جلدي
-
قد يظهر طفح يشبه الذئبة الحمراء، خاصة على الوجه بشكل فراشة.
-
أو يظهر على مفاصل الأصابع والمرفقين.
-
يمكن أن يكون مصحوبًا بحكة خفيفة أو بدونها.
5. ✋ تورم الأصابع أو اليدين
-
تُصبح الأصابع منتفخة ومتيبسة خاصة في الصباح.
-
قد تُشبه "أصابع النقانق" (Sausage fingers).
-
علامة شائعة في بداية المرض.
6. التعب والإرهاق المزمن
-
عرض منهك جدًا، ويؤثر على جودة الحياة اليومية.
-
لا يتحسن غالبًا حتى مع النوم والراحة.
-
يرتبط بالتهاب واسع في الجسم.
7. ضيق التنفس أو مشاكل الرئة
-
نتيجة لتأثر الرئتين مثل:
-
تليّف الرئة
-
ارتفاع ضغط الشريان الرئوي
-
-
تتطلب متابعة طبية دقيقة لتجنب المضاعفات.
8. مشاكل في المريء والجهاز الهضمي
-
صعوبة في البلع أو الشعور بانسداد في الحلق.
-
ارتجاع معدي مريئي (حرقة متكررة).
-
في بعض الحالات، يحدث سوء امتصاص للغذاء.
9. تقرّحات الفم أو الأنف
-
تشبه تلك التي تظهر في الذئبة الحمراء.
-
غالبًا ما تكون غير مؤلمة.
-
تظهر في داخل الفم أو على الحنك أو الأنف.
10. ❤️ مشاكل في القلب أو الكلى (في الحالات المتقدمة)
-
قد يحدث:
-
التهاب التامور (الغشاء المحيط بالقلب)
-
التهاب عضلة القلب
-
التهاب الكلى يشبه ما يحدث في الذئبة
-
علامات تحذيرية تستدعي العناية الطبية الفورية
رغم أن العديد من أعراض مرض النسيج الضام المختلط (MCTD) قد تكون مزمنة أو خفيفة، إلا أن بعض العلامات تُعد طارئة وتتطلب تدخلاً طبيًا عاجلًا. تجاهل هذه الأعراض قد يؤدي إلى مضاعفات خطيرة على القلب، الرئتين، الكلى أو الجهاز العصبي.
إليك أهم 10 أعراض طارئة لا يجب تجاهلها:
1. ضيق تنفّس شديد أو متزايد بسرعة
-
قد يُشير إلى:
-
ارتفاع ضغط الشريان الرئوي (Pulmonary Hypertension)
-
تليف الرئة (Pulmonary Fibrosis)
-
-
من أخطر مضاعفات MCTD، وتتطلب فحصًا بالرنين المغناطيسي أو أشعة مقطعية فورية.
2. ❤️ ألم في الصدر أو خفقان القلب
-
قد يدل على:
-
التهاب التامور (الغشاء المحيط بالقلب)
-
التهاب عضلة القلب (Myocarditis)
-
-
أي ألم صدري مفاجئ في مريض MCTD هو حالة طارئة يجب تقييمها فورًا.
3. تورم مفاجئ في الساقين أو الكاحلين
-
قد يكون علامة على:
-
قصور في عضلة القلب
-
جلطة دموية (DVT)، خاصة مع وجود متلازمة مضاد الفوسفوليبيد.
-
4. ضعف عضلي مفاجئ أو عدم القدرة على الحركة
-
ينذر بـ:
-
تفاقم التهاب العضلات (Polymyositis)
-
أو التهاب في الأعصاب الطرفية (Peripheral Neuropathy)
-
5. قلة التبول أو بول داكن اللون
-
قد يُشير إلى:
-
تلف الكلى شبيه بالتهاب الكلية الذئبي (Lupus Nephritis)
-
-
وقد يتطلب الأمر غسيل كلى فوري أو علاج مثبط للمناعة.
6. ⚠️ ارتفاع ضغط الدم المفاجئ والشديد
-
علامة تحذيرية على:
-
أزمة كلوية حادة
-
أو نشاط مناعي مفاجئ في الجسم
-
7. أعراض عصبية جديدة أو مفاجئة
-
مثل:
-
ازدواج الرؤية
-
شلل نصفي أو ضعف في أحد الأطراف
-
نوبات صرعية أو فقدان الوعي
-
-
قد تشير إلى التهاب الدماغ أو السحايا أو حتى جلطة دماغية.
8. حمى مستمرة لا تستجيب للعلاج
-
يمكن أن تكون مؤشرًا على:
-
نشاط مناعي حاد
-
عدوى خطيرة، خاصة لدى من يتلقون علاجًا مثبطًا للمناعة.
-
9. نزيف غير مبرر أو كدمات متكررة
-
قد يدل على:
-
نقص الصفائح الدموية
-
تأثر نخاع العظم أو مضاعفات دوائية
-
10. ⚖️ فقدان الوزن السريع وغير المبرر
-
من العلامات المنذرة بـ:
-
نشاط مناعي مفرط
-
مضاعفات بالجهاز الهضمي
-
أو في حالات نادرة: أورام خبيثة مرتبطة بالمناعة الذاتية
-
⚠️ ماذا تفعل إذا ظهرت علامات التحذير في MCTD؟
لا تستهين بالأعراض الخطيرة. لا تنتظر الموعد القادم مع الطبيب!
عند ظهور أي من العلامات الطارئة المرتبطة بمرض النسيج الضام المختلط (MCTD)، مثل ضيق التنفس، ألم في الصدر، أو ضعف عضلي مفاجئ:
-
توجّه فورًا إلى قسم الطوارئ أو طبيب باطنة/روماتيزم مختص
-
أخبر الطبيب أنك مصاب بـMCTD أو تشتبه بذلك
-
أذكر كل الأدوية والمكملات التي تتناولها
أهم الاختبارات لتشخيص مرض MCTD
تشخيص MCTD قد يكون معقدًا بسبب تشابه أعراضه مع أمراض مناعية أخرى، لكن هناك أدوات دقيقة تساعد في تأكيده:
1. تحاليل الدم:
-
Anti-U1 RNP antibodies: المؤشر الأهم لتشخيص MCTD
-
فحوصات إضافية:
-
CBC: تعداد الدم الكامل
-
ESR / CRP: مؤشرات الالتهاب
-
ANA وENA panel: فحوص الأجسام المضادة الأخرى
-
2. دراسات التصوير:
-
أشعة سينية أو تصوير مقطعي CT لتقييم المفاصل والرئتين
-
رنين مغناطيسي MRI في حالة الشك في إصابة الأعصاب أو العضلات
3. إجراءات متخصصة:
-
خزعة عضلية أو جلدية أو كلوية (في الحالات المعقدة)
-
تساعد على استبعاد أمراض أخرى مثل الذئبة أو التهاب الأوعية
التشخيص التفريقي: أمراض تتشابه مع MCTD
نظرًا لتداخل الأعراض، يجب استبعاد أمراض مناعية أخرى، منها:
-
الذئبة الحمراء الجهازية (SLE)
-
تصلب الجلد (Scleroderma)
-
التهاب العضلات (Polymyositis)
-
التهاب المفاصل الروماتويدي (RA)
التوقعات طويلة المدى لمرض MCTD
مسار المرض:
-
قد يكون مستقرًا عند بعض المرضى، بينما يعاني آخرون من تدهور تدريجي
-
بعض الحالات تبدأ بشكل بسيط وتتحول لاحقًا إلى ذئبة حمراء أو تصلب جلدي واضح
العوامل المؤثرة على تطور المرض:
-
التشخيص المبكر: يحسن النتائج بشكل كبير
-
الالتزام بالعلاج والمتابعة الطبية: يُخفّف من المضاعفات
-
الكشف المبكر عن إصابة الأعضاء: خاصة الرئتين، القلب، والكلى
✅ هل يمكن الوقاية من مرض MCTD؟
✳️ لا توجد طريقة مضمونة للوقاية الكاملة من الإصابة بـMCTD، لأنه مرض مناعي ذاتي مجهول السبب،
لكن يمكن تقليل خطر ظهوره أو تفاقمه باتباع خطوات وقائية مدروسة.
استراتيجيات الوقاية وتقليل المضاعفات
1. تجنّب العدوى قدر الإمكان
-
غسل اليدين
-
أخذ اللقاحات الموسمية (مثل الإنفلونزا)
-
الابتعاد عن المصابين بالعدوى
2. السيطرة على التوتر النفسي
-
تمارين التنفس أو التأمل
-
تجنب الإرهاق العاطفي
-
النوم المنتظم
3. الحماية من البرودة
-
لمرضى رينو: ارتداء قفازات وجوارب دافئة
-
تجنب التعرض المباشر لأجهزة التكييف أو المياه الباردة
4. نظام غذائي مضاد للالتهاب
-
الخضروات والفواكه
-
الأسماك الغنية بالأوميغا-3
-
زيت الزيتون
-
تقليل السكريات والدهون الصناعية
5. الامتناع عن التدخين تمامًا
-
التدخين يزيد شدة الأعراض ويُسرّع من المضاعفات القلبية والرئوية
6. المتابعة الدورية المنتظمة
-
فحوصات دورية لوظائف القلب، الكلى، والرئتين
-
مراقبة الأجسام المضادة ومستوى الالتهاب
7. تجنّب الأدوية المحفزة للمناعة دون استشارة طبية
-
بعض المكملات أو الأعشاب قد تُنشّط جهاز المناعة
-
استشارة الطبيب ضرورية قبل تناول أي علاج جديد
8. ممارسة الرياضة بانتظام
-
مثل المشي أو تمارين التمدد
-
تحسن الدورة الدموية وتقلل التيبّس
9. الحماية من الشمس
-
استخدام واقي شمس SPF 50+
-
ارتداء قبعة وملابس واقية عند الخروج نهارًا
تشخيص مرض النسيج الضام المختلط (MCTD)
تشخيص MCTD يتطلب تقييمًا شاملًا يجمع بين الفحص السريري الدقيق، والتحاليل المعملية، والفحوص التصويرية، وذلك للتمييز بينه وبين أمراض المناعة الذاتية المشابهة مثل الذئبة أو تصلب الجلد.
أولًا: اختبارات الدم (التحاليل المعملية)
تُعتبر الأجسام المضادة لـ U1 RNP المفتاح الأساسي لتشخيص MCTD، حيث تُكتشف بنسبة عالية لدى معظم المرضى.
تشمل التحاليل الأخرى:
-
✅ ANA (اختبار الأجسام المضادة للنواة): غالبًا ما يكون إيجابيًا.
-
✅ ESR و CRP: مؤشرات على وجود التهاب نشط في الجسم.
-
✅ CBC (تعداد الدم الكامل): للكشف عن فقر الدم، أو انخفاض عدد الصفائح الدموية، أو قلة الكريات البيضاء.
-
✅ اختبارات وظائف الكلى والكبد: لتقييم تأثر الأعضاء الداخلية.
ثانيًا: دراسات التصوير
تساعد فحوص الأشعة في تحديد مدى تأثر الأعضاء الحيوية:
-
أشعة سينية أو مقطعية للصدر: لتشخيص التليف الرئوي أو التغيرات الالتهابية.
-
مخطط صدى القلب (Echocardiogram): لفحص القلب واكتشاف مشاكل مثل ارتفاع ضغط الدم الرئوي أو التهاب التامور.
ثالثًا: التشخيص التفريقي
بسبب تشابه الأعراض مع أمراض مناعية أخرى، مثل:
-
الذئبة الحمراء (SLE)
-
تصلب الجلد
-
التهاب العضلات
-
التهاب المفاصل الروماتويدي
... يجب أن يعتمد الطبيب على العلامات السريرية، نتائج التحاليل، والأجسام المضادة المحددة للوصول إلى التشخيص الدقيق.
⚠️ مضاعفات مرض النسيج الضام المختلط
إذا تُرك دون علاج أو لم يُدار بالشكل المناسب، قد يؤدي MCTD إلى مضاعفات خطيرة تهدد الحياة.
1. ارتفاع ضغط الدم الرئوي (Pulmonary Hypertension)
-
من أخطر مضاعفات المرض، ويُعد أحد أسباب الوفاة الرئيسية.
-
يسبب ضيقًا في التنفس، إجهادًا شديدًا، وألمًا في الصدر.
2. أمراض القلب
-
تشمل:
-
التهاب التامور (الغشاء المحيط بالقلب)
-
التهاب عضلة القلب
-
قصور القلب أو تضخم البطين
-
-
قد تظهر على شكل خفقان أو ألم في الصدر أو تورم في الساقين.
3. مرض الرئة الخلالي (Interstitial Lung Disease)
-
يسبب تندبًا تدريجيًا في الرئتين ويؤثر على القدرة على التنفس بعمق.
-
الأعراض تشمل:
-
ضيق تنفس عند بذل مجهود
-
سعال جاف مستمر
-
4. مضاعفات عصبية
-
مثل الصداع المزمن، الخدر، أو مشاكل في التركيز.
-
في الحالات الشديدة: نوبات تشنج أو ضعف عصبي جزئي.
5. تلف الكلى
-
قد يتطور إلى التهاب كلوي يشبه الذئبة.
-
يظهر على شكل تورم، بول رغوي، أو ارتفاع ضغط الدم.
مضاعفات مرض النسيج الضام المختلط (MCTD):
رغم أن العديد من مرضى MCTD يعانون من أعراض قابلة للسيطرة، إلا أن تجاهل العلاج أو تأخر التشخيص قد يؤدي إلى مضاعفات خطيرة تشمل:
1. تلف الكلى (Renal Involvement)
-
حوالي 25% من المصابين قد يواجهون مشاكل في الكلى.
-
غالبًا ما تكون الإصابة خفيفة، لكن في بعض الحالات قد تتطور إلى فشل كلوي.
-
تشمل العلامات التحذيرية: تورم في الساقين، بول داكن أو رغوي، ارتفاع ضغط الدم.
2. مشاكل في الجهاز الهضمي
-
يشمل ذلك:
-
ألمًا في البطن
-
صعوبة في البلع (عسر البلع)
-
مشاكل في الهضم مثل الارتجاع أو الإمساك
-
-
ناتجة عن تأثير المرض على عضلات المريء والأمعاء.
3. فقر الدم (Anemia)
-
أكثر من 75% من المرضى يعانون من فقر دم بسبب نقص الحديد.
-
يتسبب في إرهاق مزمن، شحوب، ضيق تنفس عند بذل مجهود.
4. ☠️ موت الأنسجة (Gangrene)
-
يحدث لدى المصابين بداء رينو الشديد.
-
نقص التروية قد يؤدي إلى غنغرينة في أصابع اليدين أو القدمين.
5. فقدان السمع
-
أشارت دراسة صغيرة إلى أن نصف المرضى تقريبًا عانوا من ضعف سمع بدرجات متفاوتة.
-
ما زال السبب غير واضح، وتُجرى أبحاث لفهم العلاقة بشكل أفضل.
6. تلف الأعصاب الطرفية (Neuropathy)
-
قد تُصاب الأعصاب الحسية، خاصةً العصب ثلاثي التوائم في الوجه.
-
يؤدي إلى ألم شديد عند لمس الوجه، غسل الأسنان أو حتى وضع المكياج.
خيارات علاج مرض النسيج الضام المختلط (MCTD)
لا يوجد علاج نهائي للمرض، لكنه قابل للسيطرة عليه بفعالية عالية عبر مجموعة من الأدوية والنهج المتكامل حسب شدة الحالة.
1. الكورتيزون (Corticosteroids)
-
أشهرها: بريدنيزولون
-
يُستخدم لخفض الالتهاب بسرعة في نوبات النشاط المناعي الحاد.
-
يبدأ بجرعات عالية تُخفض تدريجيًا.
ملاحظة مهمة: يجب مراقبة الآثار الجانبية مثل:
-
هشاشة العظام
-
ارتفاع ضغط الدم أو السكر
-
زيادة الوزن
2. الأدوية المثبطة للمناعة (Immunosuppressants)
-
تُقلل من نشاط الجهاز المناعي على المدى الطويل.
-
تُستخدم عند:
-
عدم الاستجابة للكورتيزون وحده
-
الرغبة في تقليل جرعته
-
أشهر الأنواع:
-
ميثوتركسات (Methotrexate)
-
آزاثيوبرين (Azathioprine)
-
ميكوفينوليت موفيتيل (Mycophenolate Mofetil)
3. هيدروكسي كلوروكوين (Hydroxychloroquine)
-
يُستخدم على نطاق واسع في أمراض المناعة الذاتية مثل الذئبة.
-
يساعد في تخفيف:
-
آلام المفاصل
-
الطفح الجلدي
-
التعب العام
-
آمن نسبيًا، لكن يُنصح بإجراء فحص دوري للعين للكشف عن أي مضاعفات نادرة.
4. الأدوية البيولوجية (Biologics)
-
تُستخدم في الحالات الشديدة أو المقاومة للعلاجات التقليدية.
-
أشهرها:
-
ريتوكسيماب (Rituximab): لعلاج التهاب المفاصل والمضاعفات الرئوية.
-
توثيليزوماب (Tocilizumab): في بعض الحالات الخاصة بناءً على التقييم المناعي.
-
ثانيًا: علاج مضاعفات مرض النسيج الضام المختلط حسب العضو المصاب
نظرًا لتأثير MCTD على عدة أجهزة في الجسم، فإن خطة العلاج يجب أن تُصمم بناءً على العضو المتأثر:
✅ 1. علاج مشاكل الرئة (مثل التليف أو ارتفاع الضغط الرئوي)
-
أدوية مخصصة:
-
بوسنتان (Bosentan)
-
سيلدينافيل (Sildenafil) لتحسين تدفق الدم في الرئتين
-
-
كورتيزون + مثبطات مناعة للتحكم في الالتهاب
-
متابعة منتظمة مع طبيب أمراض صدرية
❤️ 2. علاج مشاكل القلب
-
أدوية لضبط ضغط الدم وتقليل الحمل على القلب
-
مضادات تخثر إذا وُجد خطر تكون جلطات
-
مراقبة القلب بجهاز الإيكو ومتابعة مع طبيب قلب مختص
3. علاج مشاكل الكلى
استخدام مثبطات مناعة قوية مثل:
سايكلوفوسفاميد (Cyclophosphamide)
مراقبة وظائف الكلى باستمرار من خلال:
فحص نسبة البروتين في البول
تحليل الكرياتينين واليوريا
⚙️ ثالثًا: العلاجات المساندة والداعمة
إلى جانب الأدوية، هناك علاجات تُحسّن جودة الحياة وتقلل من المضاعفات طويلة الأمد:
1. العلاج الطبيعي والتمارين
-
يُوصى بـ:
-
تمارين التمدد وتقوية العضلات
-
جلسات علاج طبيعي للحفاظ على مرونة المفاصل وتقليل التيبس
-
-
مهمة خاصة للمصابين بـ ضعف عضلي أو التهاب العضلات
2. الدعم النفسي والاجتماعي
-
الكثير من المرضى يعانون من:
-
القلق، الاكتئاب، أو الشعور بالعزلة
-
-
الدعم العاطفي من العائلة، أو الانضمام لمجموعات دعم، أو استشارة مختص نفسي تُحدث فارقًا كبيرًا
3. المكملات الضرورية
-
الكالسيوم + فيتامين D: للوقاية من هشاشة العظام الناتجة عن الكورتيزون
-
حمض الفوليك (Folic Acid): يقلل من آثار الميثوتركسات الجانبية


استاذة دكتورة سمر عبد الحميد طبرة استشاري الروماتيزم والمناعة وامراض المفاصل
(أمراض روماتيزم ومناعة) , (طنطا)

استاذ دكتور محمد حسن ابوزيد استشارى الروماتيزم والمناعة وامراض المفاصل
(أمراض روماتيزم ومناعة) , (طنطا)