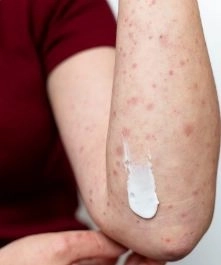
الذئبة الجلدية تحت الحادة وأفضل طرق العلاج
تاريخ النشر: 2025-08-01
هل لاحظت ظهور بقع جلدية حمراء حلقية الشكل لا تترك ندوبًا لكنها لا تختفي بسهولة؟
قد تكون هذه العلامة الأولى على الإصابة بـ الذئبة الجلدية تحت الحادة (Subacute Cutaneous Lupus Erythematosus – وهي حالة مناعية مزمنة تُصيب الجلد وتظهر عادة بعد التعرض للشمس أو تناول أدوية معينة.في هذا الدليل الطبي الشامل من "دليلي ميديكال"، نأخذك خطوة بخطوة لاكتشاف أسباب الذئبة تحت الحادة، وأهم أعراضها التي تميزها عن أنواع الذئبة الأخرى، مرورًا بـطرق التشخيص الدقيق، وشرح أحدث أساليب العلاج والوقاية الطبيعية والطبية.تابع القراءة لتفهم طبيعة هذا المرض المناعي، وكيف تتعامل معه بذكاء، وتحافظ على صحة بشرتك من المضاعفات طويلة الأمد.
✅ ما هي أسباب الذئبة تحت الحادة (SCLE)؟
الذئبة تحت الحادة هي نوع من الذئبة الجلدية تتوسط في شدتها بين الذئبة القرصية (DLE) والذئبة الجهازية (SLE). وتُصيب الجلد مسببة بقعًا حلقية أو قرصية الشكل، وتكون غالبًا غير ندبية، لكنها قد تسبب انزعاجًا شديدًا وتفاقمًا عند التعرض للشمس.
الأسباب ليست واضحة تمامًا، ولكن يُعتقد أنها نتيجة تفاعل معقّد بين:
✅ 1. خلل مناعي (المسبب الجذري)
-
جهاز المناعة يُهاجم خلايا الجلد بالخطأ.
-
يتسبب في التهابات مزمنة، خصوصًا عند وجود محفزات معينة.
✅ 2. العوامل الوراثية
-
وجود تاريخ عائلي للإصابة بالذئبة أو أمراض مناعية أخرى.
-
بعض الجينات مثل HLA-DR3 ترتبط بزيادة احتمال الإصابة بـ SCLE.
✅ 3. التعرض للأشعة فوق البنفسجية (UV)
-
الشمس هي أحد أبرز المحفزات.
-
معظم المرضى يُلاحظون ظهور الأعراض أو تفاقمها بعد التعرض للشمس.
✅ 4. الأدوية (Lupus-like Syndrome)
بعض الأدوية يمكن أن تُحفز ظهور أعراض تشبه الذئبة تحت الحادة، منها:
-
Hydrochlorothiazide (مدرّات البول)
-
Terbinafine (مضاد للفطريات)
-
TNF inhibitors (تُستخدم في علاج الروماتويد)
-
Proton pump inhibitors (لعلاج الحموضة)
✳️ تُعرف هذه الحالة باسم "Drug-induced SCLE" وغالبًا تختفي الأعراض بعد وقف الدواء.
✅ 5. العدوى الفيروسية
-
فيروسات مثل Epstein-Barr قد تؤدي إلى تحفيز المناعة.
-
قد تظهر الأعراض عند الأشخاص المصابين بعدوى مزمنة.
✅ 6. العوامل الهرمونية
-
المرض أكثر شيوعًا بين النساء في سن الإنجاب.
-
الإستروجين قد يلعب دورًا في تحفيز الأعراض أو زيادتها.
✅ 7. الضغط النفسي والتوتر
-
يُعتبر محفزًا غير مباشر، لكنه قد يُسهم في ظهور أو تفاقم الحالة.
خلاصة سريعة:
| السبب | تأثيره المحتمل |
|---|---|
| الخلل المناعي | الجذر الأساسي للمرض |
| الوراثة | يزيد القابلية للإصابة |
| أشعة الشمس | محفز مباشر للطفح |
| الأدوية | قد تُسبب أعراضًا مشابهة |
| الفيروسات | تنشّط الجهاز المناعي |
| الهرمونات | تؤثر على النساء بشكل خاص |
| التوتر | يُفاقم الحالة الجلدية |
✅ ما هي أعراض الذئبة الجلدية تحت الحادة (SCLE)؟
الذئبة الجلدية تحت الحادة تُعد من أنواع الذئبة التي تُؤثر على الجلد فقط في معظم الحالات، وتتميّز بظهور طفح جلدي مميز يتطوّر بعد التعرض للشمس. تشمل أبرز الأعراض:
طفح جلدي مميز
يظهر غالبًا على شكل:
-
بقع حلقية الشكل (شكل دائري غير مكتمل) أو
-
طفح جلدي متصلب ومتقشر يشبه الصدفية.
مواقع الإصابة الأكثر شيوعًا:
-
الذراعين
-
الرقبة
-
الجزء العلوي من الصدر
-
الكتفين
-
الوجه (لكن بشكل أقل من الذئبة القرصية)
عدم ترك ندوب دائمة:
خلافًا للذئبة القرصية، الطفح الجلدي في SCLE لا يُسبب تندبًا، لكنه قد يترك تصبغات بعد الالتئام.
الحساسية الشديدة لأشعة الشمس (Photosensitivity):
حتى التعرض القصير للشمس قد يُحفز الأعراض بشكل واضح وسريع.
حكة خفيفة أو حرقة في الجلد:
قد يُصاحب الطفح شعور غير مريح لكنه ليس شديدًا.
أعراض جهازية خفيفة (في بعض الحالات):
-
آلام في المفاصل
-
تعب عام
-
حرارة خفيفة
-
تساقط الشعر (نادرًا)
ملاحظة مهمة:
40–50% من حالات الذئبة تحت الحادة قد تكون مرتبطة بوجود أجسام مضادة Ro/SSA في الدم، وهي تُساعد في التشخيص.
✅ أنواع الذئبة الجلدية تحت الحادة (SCLE)
تنقسم الذئبة الجلدية تحت الحادة إلى نوعين رئيسيين، يختلفان في الشكل السريري لكن يتشابهان في الأسباب والعوامل المحفزة:
1. النوع الحلقي (Annular SCLE)
يتميّز بظهور بقع حمراء دائرية أو بيضاوية، ذات حواف مرتفعة ومركز باهت.
تتصل البقع أحيانًا لتكوّن شكلًا شبكيًا أو حلقات متشابكة.
لا تترك ندوبًا، لكنها قد تُسبب تصبغات مؤقتة بعد الشفاء.
2. النوع المتقشر الشبيه بالصدفية (Papulosquamous SCLE)
يظهر على شكل طفح جلدي أحمر متقشر يشبه الصدفية أو الإكزيما.
يُعد أكثر شيوعًا من النوع الحلقي.
قد يُسبب شعورًا بالحكة أو الحرقة الخفيفة، خاصة بعد التعرض لأشعة الشمس.
ملاحظات مهمة:
-
قد يظهر النوعان معًا في نفس المريض (Mixed Pattern).
-
كلا النوعين مرتبط بشكل كبير بالحساسية للشمس ووجود الأجسام المضادة Ro/SSA.
-
تختلف شدة الأعراض من شخص لآخر حسب قوة الجهاز المناعي والعوامل البيئية.
✅ أضرار الذئبة الجلدية تحت الحادة: المضاعفات التي يجب الحذر منها
رغم أن الذئبة الجلدية تحت الحادة (SCLE) تُعتبر أقل خطورة من الذئبة الجهازية، فإنها قد تُسبب مضاعفات تؤثر على جودة الحياة والمظهر الخارجي، خاصة إذا لم يتم تشخيصها أو علاجها مبكرًا.
1. تصبغات جلدية دائمة
-
بعد شفاء الطفح، قد تترك البقع آثارًا على شكل تصبغات بنية أو بيضاء.
-
هذه الآثار تستغرق وقتًا طويلًا لتتلاشى، وقد تبقى دائمة في بعض الحالات.
2. تشوهات جلدية
-
في حالات نادرة، يؤدي الالتهاب المزمن إلى ترقق الجلد أو تغيّر في ملمسه الطبيعي.
-
قد يظهر الجلد بشكل غير متجانس مما يسبب انزعاجًا نفسيًا للمريض.
3. تفاقم الحالة بسبب الشمس
-
التعرض المتكرر للأشعة فوق البنفسجية يُعيد تنشيط الطفح الجلدي ويزيد الالتهاب.
-
هذا التفاقم المتكرر يُرهق الجلد ويزيد من احتمال حدوث تلف دائم.
4. التحوّل إلى ذئبة جهازية (SLE)
-
في بعض الحالات، قد تتطور الذئبة الجلدية تحت الحادة إلى الشكل الجهازي الذي يؤثر على أعضاء الجسم الداخلية.
-
هذا التحول يحدث غالبًا لدى من لديهم أجسام مضادة Ro/SSA أو تاريخ عائلي للذئبة.
5. التأثير النفسي
-
المظهر الجلدي غير الطبيعي، خصوصًا إذا كان في الوجه أو الرقبة، قد يسبب:
-
القلق
-
الاكتئاب
-
انخفاض الثقة بالنفس
-
⚠️ ملاحظة:
كلما تم التشخيص المبكر وبدء العلاج المناسب، قلت احتمالية حدوث أضرار أو مضاعفات.
الالتزام بواقي الشمس، المتابعة الطبية المنتظمة، وتجنّب المحفزات يمكن أن يمنع الكثير من هذه المشكلات.
✅ تشخيص الذئبة الجلدية تحت الحادة (SCLE): خطوات دقيقة لتحديد الحالة
تشخيص SCLE يتطلب دمجًا بين التقييم السريري، والفحوصات المعملية، والتحاليل المناعية لتأكيد الحالة واستبعاد الأنواع الأخرى من الذئبة أو الأمراض الجلدية المشابهة.
1. الفحص السريري (Clinical Examination)
يبدأ الطبيب بملاحظة طبيعة الطفح الجلدي:
-
بقع أو آفات حلقية الشكل أو متقشرة تظهر في مناطق معرضة للشمس مثل:
-
الرقبة
-
الذراعين
-
الجزء العلوي من الصدر
-
-
عادةً لا تترك ندبات (على عكس الذئبة القرصية)
-
لا تُصيب الأعضاء الداخلية في أغلب الحالات
2. تحاليل الدم والمناعة (Immunological Testing)
✅ تُستخدم لتأكيد التشخيص وتحديد وجود الذئبة المناعية:
| التحليل | ما يُظهره | الأهمية |
|---|---|---|
| ANA | إيجابي في معظم الحالات | مؤشر عام لنشاط مناعي |
| Anti-Ro/SSA و Anti-La/SSB | إيجابي بنسبة عالية في SCLE | مميز للحالة |
| Anti-dsDNA / Anti-Sm | غالبًا سلبي | يُستخدم لاستبعاد الذئبة الجهازية |
| ESR / CRP | قد تكون مرتفعة | مؤشرات عامة على الالتهاب |
3. خزعة الجلد (Skin Biopsy)
-
تُؤخذ عينة صغيرة من الجلد المصاب لفحصها تحت المجهر.
-
يُظهر التحليل:
-
التهابات في الطبقات العليا من الجلد.
-
ترسبات مناعية عند الوصل الجلدي-الجلدي (dermoepidermal junction).
-
-
قد تُستخدم الصبغة المناعية المباشرة (DIF) للكشف عن ترسب الأجسام المضادة.
☀️ 4. اختبار التحسس للضوء (Photosensitivity Testing)
-
قد يُطلب من المريض وصف تأثير الشمس على الطفح الجلدي.
-
يُستخدم لتأكيد الحساسية الضوئية كعامل مسبب أو محفز.
خلاصة مهمة:
تشخيص SCLE لا يعتمد على اختبار واحد فقط، بل هو عملية متكاملة تشمل:
-
ملاحظة الآفات الجلدية
-
تحاليل مناعية دقيقة
-
خزعة جلدية عند الحاجة
علاج الذئبة الجلدية تحت الحادة (Subacute Cutaneous Lupus Erythematosus - SCLE) بشكل شامل ومنسق، مع التركيز على الخيارات الطبية والوقائية:
✅ أولًا: العلاج الموضعي (Topical Therapy)
يُستخدم في الحالات الخفيفة أو الموضعية:
1. الكورتيكوستيرويدات الموضعية
-
مثل: Mometasone، Clobetasol.
-
تخفف الاحمرار والالتهاب.
-
⚠️ الاستخدام الطويل قد يسبب ترقق الجلد، لذا يُفضل لفترات قصيرة وتحت إشراف الطبيب.
2. مثبطات الكالسينيورين الموضعية
-
مثل: Tacrolimus أو Pimecrolimus.
-
بديل آمن للكورتيزون خاصة للمناطق الحساسة كالوجه والعنق.
-
لا تسبب ترقق الجلد.
✅ ثانيًا: العلاج الجهازي (Systemic Therapy)
يُستخدم للحالات المتوسطة إلى الشديدة أو إذا لم تستجب للعلاج الموضعي:
1. الهيدروكسي كلوروكين (Hydroxychloroquine)
-
الخط الأول لعلاج SCLE.
-
يقلل من نشاط الجهاز المناعي والالتهاب الجلدي.
-
⚠️ يتطلب فحصًا دوريًا للعين لأنه قد يؤثر على الشبكية مع الاستخدام الطويل.
2. الكلوروكين (Chloroquine)
-
بديل للهيدروكسي في حال عدم توفره.
-
نفس الفاعلية تقريبًا لكن بآثار جانبية جلدية محتملة أكثر.
3. مثبطات المناعة (Immunosuppressants)
تُستخدم إذا فشل العلاج الأساسي أو في الحالات الشديدة:
-
Methotrexate
-
Azathioprine
-
Mycophenolate mofetil
-
⚠️ تتطلب مراقبة دقيقة وفحوص دم منتظمة.
✅ ثالثًا: العلاجات المساعدة والداعمة
1. واقي الشمس
-
استخدام واقٍ بمعامل حماية +SPF 50 يوميًا.
-
ضروري للوقاية من نوبات النشاط وتفاقم الأعراض.
2. المرطبات اللطيفة للبشرة
-
لتهدئة التهيج وتقليل الحكة.
-
يجب أن تكون خالية من العطور والكحول.
3. العلاج بالليزر (في حالات التصبغ أو الندبات)
-
مثل: Pulsed Dye Laser لتحسين شكل الجلد بعد التعافي.
✅ رابعًا: علاج SCLE الناتجة عن الأدوية
-
التوقف الفوري عن الدواء المسبب (مثل بعض مدرات البول أو مضادات الحموضة أو مضادات الضغط).
-
في الغالب تختفي الأعراض تلقائيًا خلال أسابيع بعد الإيقاف.
-
يُستخدم الهيدروكسي كلوروكين أو كورتيزون موضعي مؤقتًا لتسريع التحسن.
✅ خامسًا: نصائح داعمة
| الإجراء | الفائدة |
|---|---|
| تجنب الشمس | يمنع تكرار الطفح |
| التوقف عن التدخين | يُحسّن الاستجابة للعلاج |
| نمط حياة صحي | يدعم جهاز المناعة |
| تقليل التوتر | يحد من تحفيز المرض |
| المتابعة الدورية | لرصد المضاعفات ومنع تحوّل الحالة إلى ذئبة جهازية |